Girolamo Sirchia[1]
Premessa
Confesso che il titolo di questa presentazione ‘La salute merita di più’ dipende dalla mia impressione che la nostra società sia poco consapevole del valore individuale e collettivo del bene ‘salute’ e che la scarsa attenzione che ne deriva, e che investe anche le Istituzioni, generi guasti sempre più gravi al punto che oggi la salute viene sempre più spesso vista come un ricco mercato invece che un servizio alle persone e la sanità (ossia l’insieme dei servizi disegnati per tutelarla) è spesso oggetto di sfiducia e critiche.
Io penso invece che siamo fortunati ad avere da quasi mezzo secolo un Servizio Sanitario Nazionale (SSN) pubblico; oggi il mondo è molto diverso da quel 23 dicembre 1978 che ne ha visto la nascita, per questo alcuni ne invocano la radicale modifica. Non dobbiamo ignorare che quest’ultima però comporta rischi e difficoltà non indifferenti e non vogliamo rischiare di perdere i punti di forza di questo nostro servizio: l’universalismo, la gratuità al punto di erogazione delle prestazioni, il Medico di Medicina Generale (MMG) cui tutti noi possiamo accedere gratuitamente, i farmaci dispensati a tutti coloro che ne abbisognano, sono pregi non comuni ad altri Servizi Sanitari, e ce ne rendiamo conto pienamente quando riceviamo gratuitamente cure che altrove devono essere pagate dal paziente. Per questo molti di noi ritengono che il SSN vada salvato, anche se non dobbiamo esimerci da un ammodernamento sostanziale. Esso infatti è da lungo tempo in affanno e provoca disservizi e diseguaglianze che generano malcontento nei cittadini. Le cause di questo scadimento sono molteplici, ma quelle più rilevanti mi sembrano le seguenti.
- L’invecchiamento della popolazione
Il popolo italiano è tra i più longevi al mondo. Un bimbo nato nel 2026 in Italia ha un’attesa di vita media di circa 84 anni (81,7 nei maschi, 85,7 nelle femmine). La sua vita in buona salute tuttavia è di almeno 12 anni più breve: dopo i 65-70 anni gran parte delle persone sviluppa una o più malattie croniche invalidanti (che meglio sarebbe definire “ridotta autonomia da disabilità”) che gli impediscono di condurre una vita normale, ne riducono l’autonomia e lo obbligano a dipendere da altri, spesso i famigliari, con sconvolgimento anche della vita e delle finanze della famiglia. Oppure lo costringono a ricoverarsi in una struttura come la RSA. Queste malattie croniche (cardiovascolari, tumori, dismetabolismi come diabete e dislipidemie, perdita di forza ed elasticità muscolare e quindi rischio di cadute e fratture ossee) sono causate in larga misura dalle nostre abitudini di vita, sostenute anche da una civiltà dei consumi che ci induce a consumare più del necessario e indulgere in abitudini nocive.
I maggiori fattori che influiscono sulla salute (determinanti di salute) sono elencati di seguito (Tabella e Figura 1) e per fortuna alcuni di essi sono modificabili:
[1] Fondazione Il Sangue Milano – Lectio Magistralis al Corso di Formazione SNA della Lombardia, Università Statale
di Milano, 28 maggio 2026
TABELLA
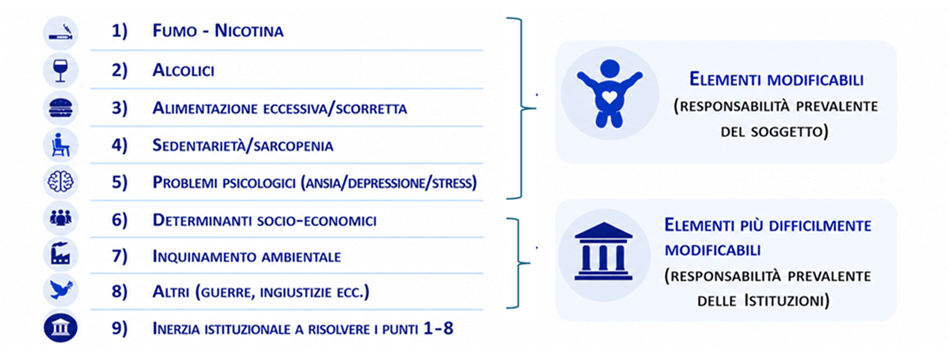
FIGURA1
Modificare le abitudini di vita della popolazione per promuoverne la salute non è facile, anche perché l’orientamento e la priorità del mondo in cui viviamo non sono quelli di difendere la nostra salute, ma di indurci a consumare sempre di più, dato che sono i consumi che generano lavoro e profitto. Alcuni di questi consumi, promossi da una martellante quanto ingannevole pubblicità, possono essere ridotti o evitati se la persona è consapevole della loro pericolosità e del loro fine venale, ma non tutti hanno questa consapevolezza e volontà/possibilità di evitarli. Alla luce di queste realtà ognuno di noi deve capire ed agire per proteggere la sua salute con l’aiuto della Scienza Medica, del Medico di fiducia e del Servizio Sanitario
2. L’esplosione delle conoscenze e dei costi
Negli anni più recenti la scienza medica e l’industria farmaceutica ci hanno offerto possibilità di diagnosi e cura impensabili fino a pochi decenni or sono, e oggi siamo in grado di trattare malattie temibili, soprattutto di tipo degenerativo, che consumano però circa i 2/3 del Fondo Sanitario anche se riguardano solo il 25% dei cittadini. La situazione peraltro sembra destinata a peggiorare a causa di due nuovi fenomeni che dobbiamo registrare:
- la comparsa delle malattie invalidanti tende ad essere più precoce e interessa anche la giovane età, facendo prevedere un ulteriore incremento della spesa sanitaria;
- la medicina consente di cronicizzare per tempi sempre più lunghi tali malattie degenerative che nel recente passato consentivano una sopravvivenza minore. Da un lato ciò costituisce un progresso per i singoli malati, ma dall’altro rappresenta un moltiplicatore di spesa sanitaria sia pubblica che privata.
E’ chiaro che se non mettiamo in atto subito provvedimenti capaci di rallentare questa esplosione di costi si arriverà presto ed inevitabilmente a ridurre i grandi benefici offerti dai servizi sanitari pubblici nei nostri Paesi. Basterebbe attuare qualche provvedimento per ridurre i danni provocati da fumo, alcolici, alimentazione eccessiva/scorretta e sedentarietà per mettere in sicurezza il SSN e questo obiettivo è fattibile se la promozione degli stili di vita salutari e la Medicina Preventiva Personalizzata e Proattiva diventano pratica ordinaria della sanità a fianco della Medicina Curativa o Reattiva.
3. La scarsa attenzione al Medico di Medicina Generale (MMG)
Consentitemi di ragionare un momento sul MMG. Questi è il grande valore del SSN e fa la differenza tra questo e altri Servizi Sanitari. Idealmente egli è il primo referente del cittadino (e dovrebbe esserlo per anni per far sì che l’assistito possa interagire sempre con le stesse persone) e deve garantire la disponibilità a tutti i suoi assistiti in modo gratuito e costituire la figura che riassume in sè buona medicina e buona sanità, ossia competenza clinica e appropriata prescrizione di servizi per la salute. Perché ciò possa avvenire il MMG deve operare con il supporto di una squadra di operatori socio-sanitari e lavorare, almeno nei Centri urbani, in una struttura che gli consenta di non essere oberato dal lavoro, così da avere il tempo per sé, per la famiglia, per l’aggiornamento professionale e per le sue attività ordinarie e culturali. Il tempo del medico è una risorsa preziosa, e va dilatato il più possibile nell’incontro con il suo assistito per consentirgli di dialogare con lui, raccogliere un’anamnesi accurata e completa, effettuare una scrupolosa visita medica, informarlo, sostenerlo nelle decisioni e attuare insieme a lui un Piano di Monitoraggio della sua salute.
E’ in questo incontro e nel dialogo con l’assistito che il MMG esercita anche la insostituibile funzione di Medicina Preventiva e Promozione della Salute. Il medico potrà sottolineare come decenni di ricerca e di esperienza clinica abbiano dimostrato che la salute non dipende solo dalla buona medicina e dalla buona sanità, ma da molteplici altri determinanti. Innanzi tutto dalla capacità di proteggerci dalle malattie infettive che ancora oggi sono un costante pericolo, ma dal quale abbiamo imparato a difenderci non solo con le cure, ma anche con la prevenzione e in particolare con le vaccinazioni, che sono l’intervento più efficace che mai la sanità abbia messo a punto. In secondo luogo ognuno di noi può proteggere la sua salute evitando stili di vita inappropriati, che sappiamo essere causa preponderante di malattie croniche invalidanti, che affliggono persone di età sempre più giovane e che privano la vita dell’autonomia e del piacere di vivere. Il medico potrà illustrare innanzi tutto questa conoscenza scientifica, sottolineando anche che alcuni di questi danni sono prevenibili e reversibili, per cui cambiando stili di vita si possono ridurre o evitare i danni futuri.
Il MMG disporrà inoltre dell’anamnesi del paziente e potrà quindi personalizzare i suggerimenti: potrà cioè passare dalla conoscenza generica a quella specifica della persona che è seduta di fronte a lui. Questa personalizzazione è assai più convincente per il suo assistito e facilita la costruzione di un Piano condiviso di miglioramento, come dimostrato da pubblicazioni scientifiche anche recenti.
Lavorare con il paziente per proteggere al meglio la sua salute, evitando di aspettare che i danni compaiano clinicamente prima di intervenire, è interesse dell’assistito stesso, ma anche del SSN che evita in tal modo di utilizzare risorse preziose, prescrizioni di farmaci ed esami. La visita medica completerà la conoscenza dello stato di salute del paziente ed è indispensabile che essa torni ad essere accurata come da sempre raccomandato dai nostri Maestri, i quali ci ricordavano che il medico accurato nella raccolta dell’anamnesi e nella visita successiva è già a metà strada verso la corretta diagnosi.
4. La scarsa motivazione del MMG
Una figura come il MMG tanto fondamentale per il SSN dovrebbe essere oggetto di particolare attenzione e cura; cura in particolare della sua motivazione e preparazione ad esercitare funzioni molteplici ed impegnative. Sappiamo bene che solo un medico motivato e soddisfatto offre al paziente una prestazione di alta qualità umana e professionale. Abbiamo più volte proposto (www.girolamosirchia.org) di dare alla Medicina Generale la dignità di specialità universitaria, di offrire ai MMG una carriera nelle Case di Comunità e negli Ospedali di Comunità analoga a quella delle Aziende Ospedaliere e con essa intercambiabile, comprensiva di sbocchi accademici e di riconoscimenti del merito anche sotto il profilo economico. E’ indispensabile inoltre che intorno al medico operi una squadra di professionisti sanitari, che lo coadiuvi nei suoi numerosi compiti, così da consentirgli una vita culturale e un aggiornamento adeguato, riducendo anche i rischi che la professione oggi comporta. Finora la nostra attenzione è stata davvero scarsa, così come scarso è stato l’impegno a realizzare una collaborazione tra medici e amministratori, tra medici e politici, tra medici e funzionari, ma anche tra medici e altri professionisti sanitari. Forse ora qualcosa si muove nella giusta direzione, ma certo dobbiamo correre per riparare le numerose omissioni del passato.
5. Le incertezze sulla Casa di Comunità
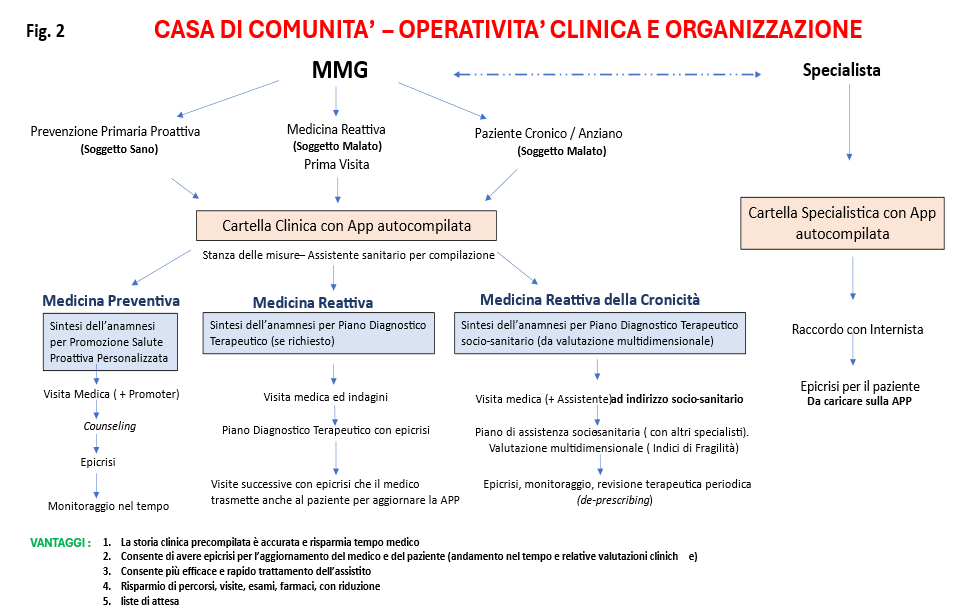
La Casa di Comunità è nei Centri urbani la struttura ove opera la squadra del MMG e dove questo interagisce con gli altri MMG, con gli specialisti e con i servizi sociali. Essa è presente in molti Paesi evoluti, ove è denominata più spesso Casa della Salute (o Patient-Centered Medical Home negli USA), e costituisce il cardine della Medicina Clinica Territoriale, anche se non è l’unica struttura che opera nel territorio. Le attività cliniche di questa squadra sono fondamentalmente di tre tipi: la Medicina Reattiva, rivolta a persone malate di tipo acuto o cronico, e la Medicina Preventiva, rivolta a persone apparentemente sane, che oltre alle vaccinazioni e agli screening, si estende anche alla Promozione della Salute. La Figura 2 illustra questa operatività clinica di tipo primario, anche se non esiste un unico prototipo di Casa di Comunità e le sue funzioni possono variare in rapporto alle necessità dell’area cui rivolge il suo servizio. E’ fondamentale però che le tre linee operative illustrate nella Figura 2 coesistano perché si rivolgono a soggetti con bisogni diversi e necessitano di personale con competenze parzialmente diverse. E’ inoltre importante che la Casa di Comunità sia aperta ininterrottamente così da costituire il primo punto di riferimento dei suoi assistiti, anche per le necessità di salute di urgenza (ma non di emergenza!), così da evitare per quanto possibile il ricorso al Pronto Soccorso ospedaliero. La Casa di Comunità potrebbe essere anche il Polo Territoriale di formazione e aggiornamento del personale sanitario territoriale, e offrire quella carriera che speriamo venga offerta al MMG e agli specialisti ambulatoriali. Una volta a regime la Casa di Comunità può raggiungere livelli di qualità e utilità elevati, specie se essa saprà rapportarsi e collaborare anche con le altre strutture del territorio (Ospedali di Comunità, Poliambulatori, RSA) e con Aziende ospedaliere per dimissioni protette, cicli di terapie specialistiche, riacutizzazioni e aggravamenti di patologie croniche. E’ infine indispensabile che essa curi la Comunicazione con la comunità che deve servire, così da far conoscere ai suoi utenti i servizi che eroga e dimostrare loro che essi sono di quantità e qualità elevate, del tutto simili a quelli erogati da altre strutture sanitarie pubbliche e private.

6. L’insufficiente volontà politica
Un’altra figura essenziale della sanità è colui che promulga le leggi e chi le scrive, ossia la Pubblica Amministrazione. L’alleanza tra Medicina, Sanità e Amministrazione è il sogno di ogni operatore sanitario. Purtroppo poco è stato fatto finora anche per sviluppare questa alleanza. Costruire insieme una sanità migliore è peraltro possibile e la cosiddetta volontà politica è in grado di cambiare le cose e rendere migliore la vita di tutti noi. Ne è esempio la legge 16 gennaio 2003, n. 3 art. 51 “Tutela dei non fumatori dal fumo passivo”, che dopo 20 anni è ancora rispettata e difesa dalla popolazione in quanto utile a tutti e non connotata da segno politico. Il fumo passivo oggi rappresenta un evento molto meno comune di un tempo, e più di 500.000 persone hanno smesso di fumare subito dopo l’emanazione della legge perché hanno capito che fumare è un danno irreversibile che riduce la durata e la qualità di vita del fumatore e di chi è costretto ad inalare aria inquinata dal fumo.
Purtroppo la suddetta legge contro il fumo non è stata rafforzata negli anni successivi da altri provvedimenti normativi, specie la protezione dei giovanissimi all’iniziazione al fumo, e le aziende produttrici hanno immediatamente reagito mettendo sul mercato device elettronici che riscaldano il tabacco o vaporizzano liquidi che contengono nicotina, che inalata perpetua la dipendenza da questa pericolosa droga.
Le tecniche di marketing usate dai produttori di sigarette hanno fatto scuola e oggi l’occultamento dei dati scientifici, l’informazione ingannevole, la pubblicità occulta o manifesta, l’interferenza con i legislatori tramite lobbismo e denaro sono comuni a molti altri prodotti. Spicca l’inerzia del legislatore nel contrastare la continua crescita dei consumi di questi prodotti dannosi per la salute anche a livello dell’Unione Europea, malgrado l’incessante richiamo all’urgenza della loro regolamentazione e alla protezione della salute pubblica.
Oggi la Gran Bretagna si accinge a promulgare una legge che genera ad un tempo interesse, ma anche perplessità: vi è infatti una sorta di ambiguità perché non è chiaro se e come la proibizione di vendere a tutti i cittadini nati dopo l’1 gennaio 2009 prodotti del tabacco riguardi anche le sigarette elettroniche (ed altri prodotti contenenti nicotina ad uso voluttuario) che sappiamo indurre nei giovani forte dipendenza dalla nicotina e spesso esita nel temuto uso duale di sigarette tradizionali ed e-cig. Si tratta di un’iniziativa analoga a quella approvata ed in vigore dal 2025 alle Maldive e già tentata senza successo in passato dalla Nuova Zelanda. Quando emanata (e rispettata), la nuova legge britannica potrebbe indurre altri Paesi ad agire magari in modo più convincente, anche se ciò non è scontato.
Nel nostro Paese le iniziative languono sia a livello centrale che territoriale. Le Case di Comunità e gli Ospedali, i medici, le altre figure sanitarie non sono stimolati a far capire ai cittadini che ognuno di noi in questa situazione deve difendere la sua salute dai rischi dell’ambiente in cui vive e dagli interessi che lo permeano.
7. Il mancato apprezzamento della sanità come motore di sviluppo socio-economico
Diversi studi negli anni passati hanno dimostrato che la sanità non è una spesa improduttiva, ma costituisce un motore socio-economico di sviluppo del Paese, anche perché un popolo in salute produce di più e meglio[1].
Nel 2024 il Center for European Reform (CER)[2] ha concluso che l’Unione Europea, oggi in difficoltà politica ed economica, avrebbe capacità e interesse di proporsi come polo internazionale di attrazione per la sanità, recuperando in tal modo la competitività perduta in altri settori. Già nel 2001 l’allora Ministro della Sanità francese Bernard Kouchner (fondatore di Médecins sans Frontières) propose di costituire una rete europea di Ospedali di riferimento e l’Italia, disponendo di una rete di Istituti di Ricerca e Cura a Carattere Scientifico (IRCCS) sostenne l’iniziativa, anche perché già considerava la possibilità di rappresentare un polo sanitario attrattivo per i Paesi che si affacciano sul Mediterraneo.
Infatti nel 1997 era stato costituito l’IRCCS ISMETT (Istituto Mediterraneo per i trapianti di organo e le terapie di alta specializzazione) di Palermo e nel 2003 l’Istituto Mediterraneo di Ematologia (IME). L’ISMETT è tuttora funzionante ed è l’unica iniziativa che ha avuto successo mentre le altre non si sono purtroppo sviluppate, anche se l’IME ha dimostrato di essere accolto con favore da diversi Paesi Mediterranei, quali Tunisia, Egitto, Israele e Palestina per la talassemia e le emoglobinopatie genetiche. La realizzazione di una rete collaborativa in sanità con questi Paesi ha dimostrato che la salute e la sanità costituiscono anche un valido strumento di politica estera che meritererebbe di essere potenziato. La salute forse merita di più anche al fine di aumentare la cooperazione internazionale e l’amicizia tra i popoli.
[1] 1. Health at a Glance 2025. OECD Indicators
2. WHO: Macroeconomics and Health: an Update, October 2003
3. Grossman M. The Human Capital Model of the Demand for Health, Columbia University Press, 1972
[1] Tordoir S. Is investing in public health a no-brainer?. Centre for European Reform. CER Insight. www.cereu, 21 November 2024
8. Poca attenzione anche all’organizzazione e alla comunicazione
Non mancano peraltro iniziative singole e modelli migliorativi che potrebbero essere applicati in diverse realtà italiane. Noi stessi come Fondazione Il Sangue abbiamo sperimentato alcune iniziative che ci sembrano promettenti, realizzate con una Casa di Comunità e i suoi MMG: alcune di tipo più strettamente medico, altre di tipo organizzativo-gestionale, giacchè sappiamo che la buona sanità dipende da due fattori distinti, ma tra loro complementari: buona medicina e buona organizzazione.
La prima iniziativa consiste nella messa a punto di un Libretto della Salute, analogo a quello di manutenzione preventiva dell’Auto. La prima parte del Libretto riguarda l’anamnesi ed è rappresentata da una App scaricabile gratuitamente dagli store che consente ad ogni cittadino di redigere e aggiornare in modo completo ed accurato la sua storia clinica, comprensiva di albero genealogico e stili di vita e trasferirla integralmente al MMG prima dell’incontro, così da aiutarlo a orientare la diagnosi. Ciò consente al medico di risparmiare tempo che potrà dedicare alla visita medica e al colloquio con l’assistito sia sugli stili di vita corretti che sull’uso appropriato dei Servizi Sanitari, dei presidi di diagnosi e dei farmaci con i relativi vantaggi e inconvenienti. Nello stesso tempo si ottiene il coinvolgimento dell’assistito che viene responsabilizzato a collaborare per proteggere la sua salute.
A causa del poco tempo concessogli, oggi il MMG spesso riduce al minimo la raccolta della storia famigliare, degli stili di vita e delle informazioni che compongono l’esame obiettivo. I noti vantaggi che derivano da un’anamnesi accurata peraltro non sono del tutto compensati dai soli esami di laboratorio e strumentali. Vi è anche crescente insofferenza degli assistiti verso il peggioramento del rapporto medico-paziente causato anche dall’impegno del MMG ad usare il computer durante la visita.
Una più estesa trattazione della App è disponibile sul sito di Fondazione Il Sangue (www.fondazioneilsangue.com).
Abbiamo già insistito sul fatto che l’anamnesi e l’esame obiettivo generale sono indispensabili per personalizzare i provvedimenti ed i suggerimenti che interessano il soggetto in esame, ma esiste anche una nuova prospettiva che molti oggi perseguono, ossia stimare in modo relativamente agevole la differenza tra età anagrafica ed età biologica del soggetto stesso. L’età biologica ci informa infatti sulla Capacità Funzionale della persona, ossia la sua capacità di eseguire le normali attività della vita ed essere quindi indipendente: essa è quindi un indicatore di Health Span, ossia di vita in buone condizioni psicofisiche e non solo di Life Span ossia durata della vita. Una stima approssimativa può oggi essere effettuata considerando alcuni elementi che derivano, oltre che dall’anamnesi, da determinanti socio-economici e ambientali associati a parametri rilevati dall’esame obiettivo generale quali età, etnia, genere alla nascita, BMI (indice di massa corporea) e circonferenza addominale, altezza, frequenza cardiaca e rischio cardiovascolare (con Score2 o Prevent) unitamente a pochi test quali velocità del cammino, tasso di HbA1C, Lp(a). La ricerca di un unico o pochi parametri informativi, semplici ed economici però continua, data l’importanza che esso avrebbe per una valutazione globale e immediata a colpo d’occhio dello stato di salute del soggetto e della sua resilienza ai danni dell’invecchiamento e quindi anche di un potente strumento di screening popolazionistico (Prevent-Age può essere un prototipo).
Un secondo gruppo di iniziative è teso al miglioramento organizzativo della Casa di Comunità e fa seguito ad altre proposte di medio periodo che abbiamo avanzato in procedenza. Esse sono di breve periodo giacchè pensiamo si debba cominciare subito ad avviare qualche cambiamento, anche se limitato.
Premesso che dobbiamo innanzi tutto condividere ciò che deve fare e come devo operare la Casa di Comunità, ossia le sue linee operative rivolte a utenti diversi, il nostro Gruppo Collaborativo ha deciso di contribuire con alcune delle seguenti iniziative:
[1] M. Campari “La variabilità dei consumi”. Salute e Territorio N. 164/2007, pp. 149-154, in: G. Sirchia “Spunti
per una sanità migliore”, Piccin Editore, Padova 2011.
- Moderare la prescrizione inappropriata che il MMG oggi si trova spesso ad accettare (in quanto sempre più esposto al rischio di procedimenti legali e alla crescente violenza da parte degli assistiti), valutando con il metodo di Campari/KPMG[1] il numero di prescrizioni di ogni MMG che opera in Lombardia e confrontandolo con un benchmark. Gli iperprescrittori potranno essere contattati riservatamente per capire per quale motivo essi si collocano al di sopra del benchmark e per lavorare insieme onde migliorare le prescrizioni, evitando misure repressive, ma usando il nudging e premiando l’aderenza delle prescrizioni al benchmark.
- Moderare la domanda di servizi sanitari superflui, soprattutto in pazienti cronici, anche ricorrendo quando possibile alla cosiddetta Prescrizione Sociale[2] cioè misure non costose e più appropriate prima del farmaco o dell’indagine. Ad esempio si comincerà a prescrivere al fumatore la visita ad un Centro Antifumo prima di curare con farmaci la sua bronchite cronica, o al diabetico la partecipazione ad un Gruppo di Cammino o ad un programma di attività fisica online certificata prima di ricorrere a costosi farmaci innovativi. Moderare la domanda impropria è necessario per offrire buona medicina, ma anche per recuperare risorse da utilizzare per il personale e per migliorare i servizi sanitari erogati.
- Far conoscere alla comunità anche per le vie brevi e con il passaparola che esiste una Casa di Comunità nelle vicinanze e che a regime questa è per i cittadini un grande vantaggio perché aperta ininterrottamente e per la buona qualità delle prestazioni. La comunità desidera essere coinvolta e il volontariato è una nostra grande risorsa per le attività sociali.
- Migliorare l’organizzazione interna del lavoro nella Casa di Comunità, così da consentire ad esempio al MMG di consultare per visita a parere gli specialisti che operano nella stessa Casa di Comunità. Questi per motivi organizzativi e contrattuali non sono oggi sempre disponibili ad effettuare queste visite a parere, fondamentali per il medico e per il paziente, al quale possono essere così evitate nuove prenotazioni, ritardi e lunghe attese.
- Per quanto concerne la scarsità di MMG, ci sembra che molte funzioni che egli esegue potrebbero essere trasferite ad altro personale sanitario quali infermieri, ma anche psicologi e biologi opportunamente addestrati con corsi regionali e tirocinio nella Casa di Comunità. Nel nostro studio pilota di uso dell’App su 60 casi abbiamo ad esempio visto che le due psicologhe che operano a supporto dei MMG sono molto abili e proattive nel reclutare le persone, aiutarle nella compilazione dell’anamnesi prima dell’incontro con il medico, spiegare loro l’utilità di mantenerla aggiornata e fornire loro suggerimenti per la modifica di stili di vita non salutari. Crediamo che esse possano raccogliere facilmente anche informazioni circa l’esame obiettivo generale, soprattutto oggi che gran parte di queste misure possono essere raccolte con strumenti automatici (pressione arteriosa, frequenza cardiaca e respiratoria, ritmo del cuore, peso corporeo e altezza, massa grassa e massa magra, velocità del cammino e frequenza cardiaca prima e dopo il test con il tempo di recupero). Pensiamo che non sia difficile realizzare nella Casa di Comunità una “stanza delle misure” ove queste possono essere effettuate da personale esperto con controlli periodici di qualità.
- Ci piacerebbe infine studiare per la sanità anche altre iniziative di successo, come un premio al personale migliore che ha raggiunto gli obiettivi prefissati, in analogia a quanto accade per i Direttori Generali delle Aziende Sanitarie lombarde (ad esempio bonus per i MMG iperprescittori che riportano il numero di prescrizioni all’interno della fascia di normalità) onde evitare di perderlo e frenare il turnover del personale e il ricorso a personale avventizio, con i disguidi che ciò comporta.——————————————————————————————————————————————————–[1] Social Prescribing is a holistic approach connecting people to non clinical community services “prescribing a life not just medicine”
CONCLUSIONI
Oggi più che mai dobbiamo decidere pragmaticamente e rapidamente come proteggere la nostra salute e salvare il nostro SSN. Per risolvere il problema non basta aumentare i finanziamenti pubblici se questi non sono preceduti da un miglioramento sia sotto il profilo medico che della organizzazione e gestione dei servizi erogati.
Finora non abbiamo investito a sufficienza nella Medicina Territoriale, nella prevenzione primaria e nella promozione della salute, nella motivazione e aggiornamento del personale sanitario e in misure organizzative e gestionali adeguate. Abbiamo continuato per anni ad emanare regole talora inutilmente complicate oltre che inefficaci. Non abbiamo ascoltato a sufficienza la voce degli utenti, del personale sanitario e della scienza e oggi rischiamo di compromettere la possibilità di vivere più a lungo in buona salute e di perdere i vantaggi del nostro SSN.
Abbiamo necessità di redigere al più presto un Piano d’Azione come ha fatto la Gran Bretagna, ben studiato e finanziato, fattibile, indipendente e condiviso, che nel giro di alcuni anni e a passi successivi ci permetta di uscire dalla crisi attuale, cominciando dalla Prevenzione Primaria e dalla Medicina Territoriale. Il compito non è facile, ma l’inerzia ci condanna a difficoltà e rischi ancora maggiori, ad una crescente insoddisfazione della popolazione e ad una sua sempre maggiore sfiducia nella politica. Molti ritengono che la sanità sarà il terreno su cui si deciderà tra breve il destino degli schieramenti politici: vincerà chi saprà effettuare i Best buys e i Quick buys[1] ossia i provvedimenti più efficaci e più rapidi per offrire ai cittadini una sanità migliore e una maggiore protezione della loro salute.
[1] Galea C. et al. Quick buys for prevention and control of non-communicable diseases. Health Policy 52, 101-281, May 2025
RINGRAZIAMENTI
La Fondazione Il Sangue è unanime nel riconoscere alla ASST Fatebenefratelli Sacco e ai suoi Dirigenti, Dr.ssa Maria Grazia Colombo, Dr. Enrico Frisone e Dr Roberto Infurna, ai medici e personale tutto la grande disponibilità e l’amichevole collaborazione ed è grata per l’impegno da tutti dimostrato per conseguire l’obiettivo di migliorare il Servizio Sanitario Lombardo.
Ringrazia inoltre tutti coloro che partecipano ai suoi Gruppi di Lavoro e coloro che a qualunque titolo si adoperano per il raggiungimento di tale obiettivo.
Milano, 28 maggio 2026
